Evaluation of right ventricular function in patients with hypertrophic cardiomyopathy by exercise stress echocardiography combined with speckle tracking imaging
-
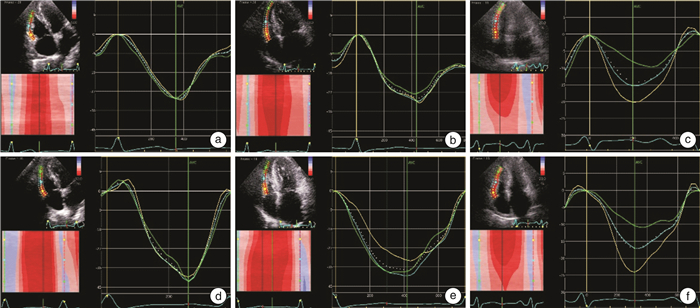
摘要: 目的 采用运动负荷超声心动图联合二维斑点追踪成像(two-dimensional speckle tracking imaging,2D-STI)技术评估肥厚型心肌病(hypertrophic cardiomyopathy,HCM)患者右心功能及运动储备能力,并探讨右心室肥厚(right ventricular hypertrophy,RVH)对患者临床表现及运动能力的影响。方法 连续纳入2020年4月—2020年9月西京医院HCM诊疗中心就诊的HCM患者60例,根据右心室室壁厚度分为HCM不伴RVH组25例,HCM伴RVH组35例,再纳入HCM患者的健康家属29例为对照组,对所有入选研究对象行常规及运动负荷超声心动图检查。通过运动负荷超声心动图,测量并分析受试者在休息和运动条件下的右心室功能参数和应变值。三维图像测量静息状态三维右室舒张末期容积(RV_3D_EDV)、三维右室收缩末期容积(RV_3D_ESV)、右心室射血分数(RV_3D_EF);二维图像测量其静息和运动状态下右心室面积变化分数(RVFAC)、三尖瓣环收缩期位移(TAPSE)等常规心脏超声参数,并联合二维斑点追踪成像测量右心室游离壁基底部、中间部、心尖部纵向应变(RV_LS_BAS、RV_LS_MID、RV_LS_API)、右心室游离壁整体纵向应变(RV_GLS)及储备能力。结果 ① 静息期,HCM伴RVH组患者NYHA Ⅲ/Ⅳ及胸痛、胸闷、服药史(血管紧张素转换酶抑制剂/血管紧张素Ⅱ受体拮抗剂、β受体阻滞剂、钙离子拮抗剂)等临床表现出现比例最大(P < 0.05);且此组患者RVFAC、RV_3D_EF、右心室游离壁各节段及整体应变值(RV_LS_BAS、RV_LS_MID、RV_LS_API、RV_GLS)均为最小(P < 0.05);HCM不伴RVH组患者右心室收缩功能参数及应变值与对照组无统计学差异。②运动激发后,HCM组患者右心室游离壁各节段应变、整体应变及储备能力均明显低于对照组,且HCM伴RVH组患者运动时长及代谢当量(METs)为3组中最差(P < 0.05)。结论 HCM伴RVH患者临床症状明显较重,静息期出现右心室功能受累,运动激发后右心室收缩功能、储备能力、运动时间、METs明显减低;HCM不伴RVH患者静息状态右心功能与对照组比较无明显差异,通过运动激发后,发现患者右心室收缩及运动储备能力均受损;运动负荷超声心动图检查可以发现HCM患者右心室功能早期受累。Abstract: Objective To evaluate the right ventricular function and exercise reserve in patients with hypertrophic cardiomyopathy (HCM) by using exercise stress echocardiography combined with two-dimensional speckle tracking imaging (2D-STI), and to explore the effect of right ventricular hypertrophy (RVH) on the clinical manifestations and exercise capacity of patients.Methods Sixty patients with HCM who were admitted to theXijing Hypertrophic Cardiomyopathy Center from April 2020 to September 2020 were included. They were divided two groups depending on the thickness of the right ventricular-one with 25 HCM patients without RVH and another with 35 that did have RVH. In addition, 29 healthy family members of HCM patients were included as the control group. Routine and exercise stress echocardiography was performed on all selected subjects. Through exercise stress echocardiography, the right ventricular functional parameters and strain values of the selected subjects under resting and exercise conditions were measured and analyzed. Three dimensional echocardiography was used to measure three dimensional right ventricular end diastolic volume (RV_3D_EDV), three dimensional right ventricular end systolic volume (RV_3D_ESV), and right ventricular ejection fraction (RV_3D_EF) at rest. The conventional cardiac parameters such as right ventricular factional area change(RVFAC) and tricuspid annular systolic displacement (TAPSE) were measured with two-dimensional image.The longitudinal strains at the base, middle, apex, global of the right ventricle free wall (RV_LS_BAS, RV_LS_MID, RV_LS_API, RV_GLS) and reserve capacity were measured with two-dimensional speckle tracking imaging under resting and exercise conditions.Results ① In the resting period, the HCM with RVHgroup had a greatest proportion of NYHA Ⅲ/Ⅳ, chest pain, chest tightness, and medication history among the three groups (P < 0.05). The absolute values of right ventricular factional area change (RVFAC), three-dimensional right ventricular ejection fraction (RV_3D_EF), longitudinal strains at the base, middle and apex of the right ventricle (RV_LS_BAS、RV_LS_MID、RV_LS_API) and global longitudinal strain of the right ventricle (RV_GLS) were the lowest(P < 0.05). There was no difference in right ventricular systolic function parameters and strain values between HCM group without RVH and normal control group.② After exercise stimulation, the strains of each segment, the global strain and the reserve capacity of the right ventricle in the HCM group were significantly lower than those in the control group, and the exercise duration and metabolic equivalents (METs) in the HCM group with RVH were the worst among the three groups (P < 0.05).Conclusion The clinical symptoms of HCM patients with RVH were obviously more serious, the right ventricular function was affected in the resting period, and the right ventricular systolic function, reserve capacity, exercise time, and METs were significantly reduced after exercise stimulation; The resting right ventricular function of HCM patients without RVH was not significantly different from that of the control group. After exercise stimulation, it was found that the right ventricular contraction and exercise reserve capacity of the patients were damaged. Exercise stress echocardiography could detect the early involvement of right ventricular function in HCM patients.
-
-
表 1 3组临床资料及常规超声参数比较
Table 1. Comparison of clinical data and routine ultrasound parameters of three groups
例(%), X±S 项目 对照组(29例) HCM不伴RVH组(25例) HCM伴RVH组(35例) F值/χ2值 P值 男 19(65) 19(76) 28(80) 1.79 0.407 年龄/岁 40±12 38±13 38±15 0.12 0.820 身高/m 1.7±0.1 1.7±0.1 1.7±0.2 0.20 0.300 体重/kg 73.7±9.6 70.6±13.0 83.2±14.5 0.29 0.740 体表面积/m2 1.8±0.2 1.8±0.2 1.8±0.1 0.14 0.860 NYHA Ⅲ/Ⅳ级 0(0) 1(4) 3(9) 2.79 0.016 胸痛 0(0) 11(44) 17(48) 12.23 0.002 胸闷 0(0) 18(72) 25(71) 25.32 < 0.001 心悸 0(0) 11(44) 12(34) 10.89 0.004 气促 0(0) 15(60) 18(51) 17.80 < 0.001 晕厥 0(0) 4(16) 10(28) 7.40 0.025 ACEI/ARB 0(0) 2(8) 4(11) 3.48 0.176 β受体阻滞剂 0(0) 7(28) 14(40) 12.05 0.002 钙离子拮抗剂 0(0) 1(4) 7(20) 8.95 0.011 MLVWT/mm 10.6±2.0 21.0±5.71) 29.8±7.41)2) 41.778 < 0.001 LVMI/(g·m-2) 76.3±20.0 152.3±43.51) 228.0±101.41)2) 20.690 < 0.001 LVEDD/mm 45.6±1.2 40.5±3.91) 40.3±3.61) 11.105 < 0.001 LVEF/% 59.9±2.9 64.4±4.51) 66.1±4.51) 8.288 0.001 RVWT/mm 3.9±0.7 4.3±0.6 7.0±2.11)2) 49.960 < 0.001 RVOT/mm 24.8±4.0 25.3±3.4 23.5±4.7 1.560 0.216 TV_E/A 1.3±0.4 1.3±0.3 1.3±0.3 0.039 0.962 TV_E/e’ 5.9±2.7 5.3±1.4 6.0±2.2 0.684 0.507 RV_3D_EDV/mL 62.4±15.7 61.6±19.5 72.1±2.5 1.252 0.296 RV_3D_ESV/mL 27.6±9.7 29.2±10.6 38.6±16.51)2) 3.206 0.050 RV_3D_EF/% 56.0±5.8 52.0±8.0 46.0±10.01)2) 4.083 0.023 与对照组比较,1)P < 0.05;与HCM不伴RVH组比较,2)P < 0.05。 表 2 运动负荷超声心动图参数比较
Table 2. Comparison of exercise stress echocardiographic parameters
X±S 参数 对照组(29例) HCM不伴RVH组(25例) HCM伴RVH组(35例) 3组间比较 静息期 运动期 静息期 运动期 静息期 运动期 静息期 运动期 F值 P值 F值 P值 LVOT_Vmax/(m·s-1) 1.0±0.2 1.5±0.41) 2.3±1.22) 3.4±1.31)2) 2.8±1.52) 3.7±1.81)2) 21.823 < 0.001 24.933 < 0.001 LVOT_PG/mmHg 3.9±1.7 10.4±5.21) 26.0±32.52) 52.7±39.01)2) 36.4±35.62) 60.8±51.21)2) 11.430 < 0.001 15.446 < 0.001 RVEDA/cm2 15.8±2.3 15.8±2.4 16.8±2.52) 16.9±3.0 18.2±3.62) 17.7±3.82) 3.861 0.025 2.612 0.079 RVESA/cm2 8.4±1.5 8.0±1.21) 8.9±1.4 8.7±1.31)2) 10.0±2.62)3) 9.4±2.11) 8.583 < 0.001 8.941 < 0.001 RVFAC/% 45.8±7.1 48.0±8.01) 46.5±6.8 47.0±6.0 44.7±7.62)3) 43.0±7.02)3) 3.595 0.032 3.329 0.040 TAPSE/mm 22.0±3.0 26.4±3.31) 23.0±3.0 27.3±3.71) 21.0±4.0 24.7±4.51)3) 2.096 0.129 3.155 0.048 RV_LS_BAS/% -27.7±5.2 -40.9±8.21) -22.4±5.3 -20.7±8.21)2) -17.3±4.42)3) -22.2±2.61)2) 3.479 0.036 18.100 < 0.001 ΔRV_LS_BAS/% 13.2±7.5 -1.6±9.12) 3.5±3.42) 8.617 0.002 RV_LS_MID/% -23.9±4.7 -34.2±5.61) -20.8±4.7 -18.0±6.81)2) -15.3±3.12)3) -17.6±4.11)2) 5.075 0.008 55.591 < 0.001 ΔRV_LS_MID/% 10.7±5.4 -2.7±7.22) 1.7±3.02) 18.795 < 0.001 RV_LS_API/% -22.6±6.1 -29.7±6.01) -17.6±6.0 -16.9±7.61)2) -12.2±5.12)3) -15.1±5.41)2) 4.636 0.012 16.560 < 0.001 ΔRV_LS_API/% 7.2±4.4 -0.7±6.22) 2.2±4.22) 7.556 0.002 RV_GLS/% -24.8±4.5 -36.1±6.61) -19.9±4.8 -18.4±6.61)2) -13.7±4.42)3) -16.2±5.21)2) 5.985 0.004 42.816 < 0.001 ΔRV_GLS/% 11.2±5.1 -1.5±5.62) 2.2±2.42) 28.571 < 0.001 心率/(次·min-1) 73±9 147±131) 70±13 139±251) 83±142)3) 137±211) 7.09 0.001 2.002 0.141 收缩压/mmHg 119±19 165±201) 119±22 160±341) 125±18 157±291) 0.71 0.49 0.586 0.559 舒张压/mmHg 75±11 87±121) 71±14 78.0±14 71±13 80±16 0.89 0.49 2.829 0.065 运动时间/s 604±152 532±147 497±1432) 4.61 0.013 METs 6.5±1.4 5.2±1.32) 5.1±1.12) 4.65 0.012 组内比较:与静息期比较,1)P < 0.05。组间比较:与对照组比较,2)P < 0.05;与HCM不伴RVH组比较,3)P < 0.05。Δ:运动期与静息期差值。 -
[1] Authors/Task Force Members, Elliott PM, Anastasakis A, et al. 2014 ESC guidelines on diagnosis and management of hypertrophic cardiomyopathy: the Task Force for the Diagnosis and Management of Hypertrophic Cardiomyopathy of the European Society of Cardiology(ESC)[J]. Eur Heart J, 2014, 35(39): 2733-2779. doi: 10.1093/eurheartj/ehu284
[2] McKenna WJ, Kleinebenne A, Nihoyannopoulos P, et al. Echocardiographic measurement of right ventricular wall thickness in hypertrophic cardiomyopathy: relation to clinical and prognostic features[J]. J Am Coll Cardiol, 1988, 11(2): 351-358. doi: 10.1016/0735-1097(88)90101-5
[3] Maron MS, Hauser TH, Dubrow E, et al. Right ventricular involvement in hypertrophic cardiomyopathy[J]. Am J Cardiol, 2007, 100(8): 1293-1298. doi: 10.1016/j.amjcard.2007.05.061
[4] Hiasa G, Hamada M, Shigematsu Y, et al. Attenuation of biventricular pressure gradients by cibenzo-line in an 18-year-old patient with hypertrophic obstructive cardiomyopathy[J]. Circ J, 2002, 66(12): 1173-1175. doi: 10.1253/circj.66.1173
[5] 中华医学会心血管病学分会, 中国成人肥厚型心肌病诊断与治疗指南编写组, 中华心血管病杂志编辑委员会. 中国成人肥厚型心肌病诊断与治疗指南[J]. 中华心血管病杂志, 2017, 45(12): 18. https://www.cnki.com.cn/Article/CJFDTOTAL-ZGXH2018S2017.htm
[6] 中华医学会超声医学分会超声心动图学组. 负荷超声心动图规范化操作指南[J]. 中国医学影像技术, 2017, 33(4): 632-638. https://www.cnki.com.cn/Article/CJFDTOTAL-ZYXX201704052.htm
[7] Lang RM, Badano LP, Mor-Avi V, et al. Recommendations for Cardiac Chamber Quantification by Echocardiography in Adults: An Update from the American Society of Echocardiography and the European Association of, Cardiovascular Imaging[J]. Eur Heart J Cardiovasc Imaging, 2015, 16(3): 233-270. doi: 10.1093/ehjci/jev014
[8] Maron BJ, Maron MS. Hypertrophic cardiomyopathy[J]. Lancet, 2013, 381(9862): 242-255. doi: 10.1016/S0140-6736(12)60397-3
[9] 焦锦程, 孙伟, 吴红平, 等. 双心室肥厚型心肌病1例[J]. 临床心血管病杂志, 2020, 36(12): 97-101. https://www.cnki.com.cn/Article/CJFDTOTAL-LCXB202012020.htm
[10] Berger SG, Sjaastad I, Stokke MK. Right ventricular involvement in hypertrophic cardiomyopathy: evidence and implications from current literature[J]. Scand Cardiovasc J, 2021, 55(4): 195-204. doi: 10.1080/14017431.2021.1901979
[11] McLELLAN AJ, Ellims AH, Prabhu S, et al. Diffuse ventricular fibrosis on cardiac magnetic resonance imaging associates with ventricular tachycardia in patients with hypertrophic cardiomyopathy[J]. J Cardiovasc Electrophysiol, 2016, 27(5): 571-580. doi: 10.1111/jce.12948
[12] Keramida K, Lazaros G, Nihoyannopoulos P. Right ventricular involvement in hypertrophic cardiomyopathy: Patterns and implications[J]. Hellenic J Cardiol, 2020, 61(1): 3-8. doi: 10.1016/j.hjc.2018.11.009
[13] Hiemstra YL, Debonnaire P, Bootsma M, et al. Prevalence and Prognostic Implications of Right Ventricular Dysfunction in Patients With Hypertrophic Cardiomyopathy[J]. Am J Cardiol, 2019, 124(4): 604-612. doi: 10.1016/j.amjcard.2019.05.021
[14] Seo J, Hong YJ, Kim YJ, et al. Prevalence, functional characteristics, and clinical significance of right ventricular involvement in patients with hypertrophic cardiomyopathy[J]. Sci Rep, 2020, 10(1): 21908. doi: 10.1038/s41598-020-78945-4
[15] 李烨, 黄璇, 张乔柔, 等. 肥厚型心肌病与左室肥厚性疾病的影像学鉴别进展[J]. 临床心血管病杂志, 2020, 36(8): 696-700. https://www.cnki.com.cn/Article/CJFDTOTAL-LCXB202008004.htm
[16] Guo X, Fan C, Tian L, et al. The clinical features, outcomes and genetic characteristics of hypertrophic cardiomyopathy patients with severe right ventricular hypertrophy[J]. PLoS One, 2017, 12(3): e0174118. doi: 10.1371/journal.pone.0174118
-



 下载:
下载: